No products in the cart.

Malaria: Penyakit Purba yang Masih Mengancam Dunia
Malaria: Penyakit Purba yang Masih Mengancam Dunia
Penulis: Dr. Amatul Hamizah Ali¹ & Prof. Madya Dr. Jalifah Latip²
¹‘²Jabatan Sains Kimia, Fakulti Sains dan Teknologi,Universiti Kebangsaan Malaysia
Manusia telah menderita akibat malaria sejak beribu-ribu tahun yang lalu. Manusia yang dijangkiti malaria merangkumi penduduk dari zaman Neolitik, masyarakat awal China dan Yunani, termasuk golongan bangsawan dan rakyat biasa. Di zaman Mesir purba, malaria dipercayai pernah merebak di kawasan padang pasir, yang mana terdapat bukti daripada penemuan pembengkakan limpa pada sesetengah mumia di Mesir yang menandakan kesan jangkitan malaria. Selain itu, Firaun Tutankhamun yang memerintah Mesir dari tahun 1333 hingga 1323 Sebelum Masihi dikatakan mungkin turut dijangkiti penyakit ini apabila penemuan pada tahun 2010 menunjukkan bahawa terdapat jejak parasit malaria dalam DNA purba yang terdapat pada mumia tersebut (Mitchell, 2024). Selepas itu, bermula awal abad ke-20, malaria telah meragut antara 150 juta hingga 300 juta nyawa, iaitu sekitar 2 hingga 5 peratus daripada jumlah kematian global (WHO, 2024). Kini, penyakit ini paling banyak menyerang negara-negara di Afrika sub-Sahara, Asia, Lembah Amazon, dan kawasan tropika lain, dan sebanyak 40 peratus daripada populasi dunia masih tinggal di kawasan yang berisiko tinggi dijangkiti malaria.
Malaria terus menjadi ancaman kesihatan global walaupun pelbagai usaha telah dilakukan sepanjang lebih dari satu abad. Penyakit ini kekal sebagai salah satu penyebab utama kesakitan dan kematian di seluruh dunia. Walaupun ubat-ubatan moden dan langkah kawalan nyamuk telah ditingkatkan, malaria tetap sukar untuk dibendung sepenuhnya. Negara-negara yang sering dilanda malaria, terutamanya di kawasan tropika seperti di Afrika, Asia Tenggara dan Amerika Selatan, kini menghadapi cabaran yang semakin rumit. Malaysia tidak terkecuali merupakan salah sebuah negara yang turut terkesan dengan wabak malaria. Di negara ini, ancaman malaria adalah tertumpu kepada jangkitan Plasmodium knowlesi di kawasan-kawasan pendalaman Perak, Pahang, Kelantan, Sabah dan Sarawak. Wabak terkini malaria knowlesi di Malaysia telah diumumkan pada 25 Jun 2024 di Daerah Muallim, Perak. Kes pertama dilaporkan oleh Hospital Slim River pada 23 Jun 2024, diikuti oleh kes kedua yang dikesan melalui pengesanan aktif di Diamond Creek Eco Farm, Tanjong Malim, pada 24 Jun 2024. Daripada 92 individu yang dikenal pasti sebagai kontak rapat, 96% adalah warga asing. Langkah-langkah kawalan seperti semburan sisa luar (ORS), pengedaran kelambu berubat, dan pendidikan kesihatan telah dilaksanakan. Sehingga 6 Ogos 2024, tiada kes baharu dilaporkan, menunjukkan keberkesanan tindakan kawalan yang diambil. Secara keseluruhan, Malaysia mencatatkan penurunan kes malaria knowlesi sebanyak 30% dari 3,575 kes pada 2021 kepada 2,505 kes pada 2022. Namun, kes malaria knowlesi masih menyumbang 90.5% daripada kes global pada tahun tersebut. Peningkatan kes ini dikaitkan dengan penebangan hutan dan pembangunan pesat yang meningkatkan interaksi antara manusia, nyamuk Anopheles, dan monyet sebagai perumah semula jadi parasit Plasmodium knowlesi (Phang et al. 2020). Kawasan seperti Sabah dan Sarawak kekal sebagai lokasi berisiko tinggi, terutamanya bagi komuniti yang tinggal berhampiran hutan atau terlibat dalam aktiviti seperti pertanian dan ekopelancongan.
Malaria ialah penyakit berjangkit yang disebabkan oleh sejenis parasit mikroskopik bernama Plasmodium. Parasit ini masuk ke dalam badan manusia melalui gigitan nyamuk betina jenis Anopheles yang telah dijangkiti. Apabila nyamuk menggigit manusia untuk mendapatkan darah, parasit ini akan dipindahkan ke dalam tubuh manusia. Gejala malaria biasanya bermula dengan demam yang datang dan pergi, menggigil, sakit otot, sakit kepala, loya, muntah dan rasa letih. Dalam kes yang lebih teruk, jangkitan boleh menyebabkan komplikasi serius seperti malaria otak (cerebral malaria), kegagalan hati atau buah pinggang, anemia yang teruk, masalah pernafasan seperti paru-paru berair, dan boleh membawa maut jika tidak dirawat segera. Beberapa kumpulan manusia lebih berisiko untuk mendapat komplikasi teruk akibat malaria, antaranya ialah bayi, kanak-kanak kecil, wanita hamil, dan orang tua. Lima spesies utama Plasmodium yang boleh menjangkiti manusia ialah P. falciparum, P. vivax, P. malariae, P. ovale, dan P. knowlesi. Daripada kesemua jenis ini, P. falciparum adalah yang paling berbahaya kerana ia boleh menyebabkan kematian yang cepat jika tidak dirawat dengan betul.
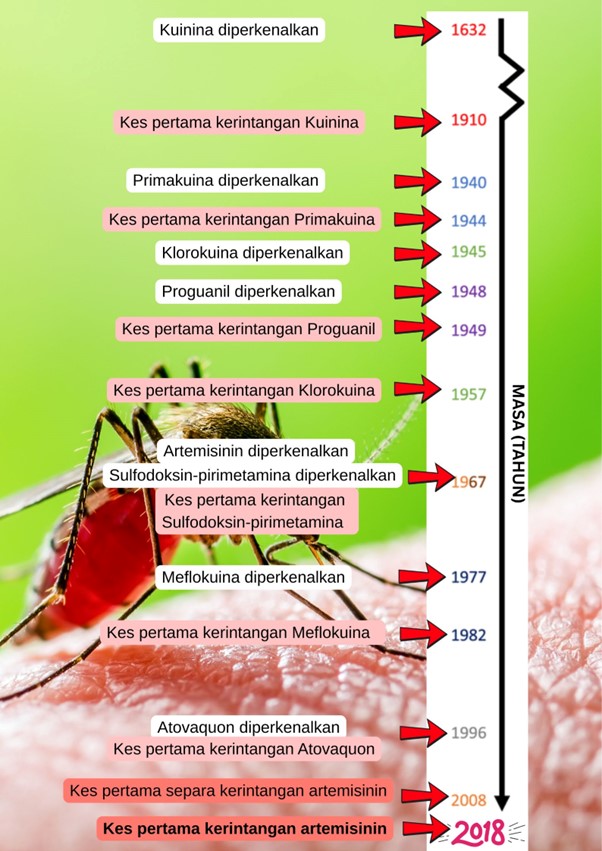
Antara cabaran paling besar dalam usaha membendung malaria ialah masalah kerintangan ubat, iaitu keadaan di mana parasit tidak lagi bertindak balas terhadap ubat yang sepatutnya membunuhnya. Sejak akhir 1950-an, para saintis mula menyedari bahawa parasit malaria mula menjadi kebal terhadap ubat klorokuina, yang pada masa itu merupakan rawatan utama malaria. Selepas itu, kerintangan turut berlaku terhadap ubat-ubatan lain seperti sulfadoksin-pirimetamina dan meflokuina. Untuk menangani isu ini, ubat baru seperti artemisinin diperkenalkan dan digunakan secara meluas dalam rawatan malaria. Malangnya, parasit yang kebal terhadap artemisinin pula kini telah mula muncul dan merebak di beberapa kawasan dunia (Rajah 1).
Untuk mengurangkan risiko kerintangan, WHO mencadangkan penggunaan Terapi Gabungan Berasaskan Artemisinin (ACT), iaitu gabungan artemisinin dengan ubat lain bagi menambah keberkesanan dan mencegah kerintangan. Namun begitu, penyelidikan menunjukkan bahawa parasit masih berjaya bertahan, terutamanya apabila rawatan tidak dijalankan dengan betul. Salah satu sebab utama masalah ini ialah liputan rawatan yang tidak menyeluruh dan kualiti rawatan yang tidak memuaskan, termasuk pengambilan ubat tidak lengkap, penggunaan ubat palsu atau ubat berkualiti rendah di negara-negara berpendapatan rendah.
Kerintangan terhadap artemisinin berlaku apabila ubat ini tidak lagi berkesan membunuh parasit dalam badan pesakit. Banyak kajian sedang dijalankan untuk memahami bagaimana parasit boleh terus hidup walaupun dirawat dengan ubat yang berpotensi seperti artemisinin. Salah satu punca utama ialah perubahan pada genetik parasit. Mutasi gen seperti kelch13 telah dikenal pasti sebagai penyebab utama kerintangan terhadap artemisinin. Contohnya, mutasi C580Y dalam gen kelch13 sering ditemui dalam kes kerintangan (Ndwiga et al., 2021). Selain faktor genetik, cara penggunaan ubat oleh manusia juga memainkan peranan. Sebagai contoh, jika seseorang menghentikan rawatan sebelum tamat dos atau mengambil ubat tanpa pemeriksaan doktor, parasit yang lemah mungkin mati tetapi parasit yang tahan akan terus hidup dan membiak. Lama-kelamaan, parasit yang tahan ini akan menjadi dominan dalam komuniti dan menyebarkan kerintangan. Penggunaan ubat tunggal (monoterapi) juga berisiko tinggi kerana ia memberikan tekanan yang terhad kepada parasit, membolehkan mereka menyesuaikan diri dengan lebih mudah. Faktor lain yang menyumbang ialah penggunaan ubat secara berulang-ulang dalam komuniti yang sering dijangkiti malaria. Ini memberi peluang kepada mutasi parasit untuk bertahan dan menjadi lebih kuat. Masalah ini amat membimbangkan kerana ia menjejaskan keberkesanan ubat barisan pertama seperti ACT, yang merupakan strategi utama WHO dalam merawat malaria. Jika kerintangan terus berlaku tanpa kawalan, kita mungkin akan kembali ke zaman di mana tiada ubat yang benar-benar berkesan untuk malaria.
Di Malaysia, Kementerian Kesihatan Malaysia menggunakan Terapi Kombinasi Artemisinin (ACT) sebagai rawatan utama untuk malaria, termasuk bagi jangkitan Plasmodium falciparum dan Plasmodium vivax, bagi menggantikan klorokuina yang kini kurang berkesan akibat kerintangan ubat. Penggunaan ubat ACT seperti artemether-lumefantrina atau artesunate-meflokuina diberikan mengikut kesesuaian pesakit, manakala ubat primakuina turut digunakan untuk membasmi bentuk hipnozoit dalam kes P. vivax dan P. ovale. Bagi kes malaria teruk, rawatan melibatkan artesunate intravena yang disusuli dengan ubat oral seperti doksisiklin (KKM, 2017). Pemilihan ubat turut mempertimbangkan faktor seperti status glucose-6-fosfat dehidrogenase (G6PD) pesakit, kehamilan, dan umur bagi memastikan keberkesanan dan keselamatan rawatan. Secara keseluruhannya, langkah penting termasuklah memantau mutasi parasit secara berkala, memastikan pesakit mengambil ubat dengan betul, dan memastikan semua ubat antimalaria adalah tulen dan berkualiti tinggi membuatkan kita mampu mengawal dan akhirnya menghapuskan malaria secara total.
Rujukan:
KKM, 2017. Kementerian Kesihatan Malaysia. Management guidelines of malaria in Malaysia. https://www.moh.gov.my/
Mitchell, P.D., 2024. Parasites in ancient Egypt and Nubia: malaria, schistosomiasis and the pharaohs. Advances in Parasitology, 123, 23-49.
Ndwiga, L., Kimenyi, K.M., Wamae, K., Osoti, V., Akinyi, M., Omedo, I., Ishengoma, D.S., Duah-Quashie, N., Andagalu, B., Ghansah, A. and Amambua-Ngwa, A., 2021. A review of the frequencies of Plasmodium falciparum Kelch 13 artemisinin resistance mutations in Africa. International Journal for Parasitology: Drugs and Drug Resistance, 16, 155-161.
Phang, W.K., Hamid, M.H.A., Jelip, J., Mudin, R.N., Chuang, T.W., Lau, Y.L. and Fong, M.Y., 2020. Spatial and temporal analysis of Plasmodium knowlesi infection in Peninsular Malaysia, 2011 to 2018. International Journal of Environmental Research and Public Health, 17(24), 9271.
WHO, 2024. World Health Organisation, World Malaria Report. https://www.who.int/teams/global-malaria-programme/reports/world-malaria-report-2024
Berikan Komen Anda Di Sini